内科学(感染症・呼吸器)
当講座について
内科学講座(感染症・呼吸器)は、平成21年に発足した比較的新しい講座です。
令和7年4月現在、当講座の教官は、君塚教授、小川講師、藤原非常勤医師、槇兼任医師および川名名誉教授のメンバーで構成されています。
また、当講座は、内科学第二講座の枠内で、消化器病学部門(穂刈量太教授)とは診療・教育面で密接に連携しています。
教育の概要
(2)–1 卒前教育
医学科第1学年
5月、ハンセン病を対象に、医療福祉、患者の人権、医の倫理を学びます。国立ハンセン病資料館の見学や、元患者である語り部のお話聴講、図書館などでの調べ学習を通じ、班ごとに決めたテーマを追求し、発表会を行います。
医学科第2学年
4月から2月まで約1年間を通じて行われる感染症系科目において、細菌・ウイルス・真菌感染症、感染症治療の基礎、院内感染対策などについて臨床的な観点から講義を行います。
医学科第3学年
4月から1月まで約1年間をかけて本格的な呼吸器病学を学びます。呼吸器外科学、生理学、救急部、小児科学の各講座にもご協力いただき、呼吸の病態生理、呼吸器疾患各論(喘息、COPD、間質性肺炎、呼吸器感染症、腫瘍性疾患など)、治療、予防など、より臨床的で高度な内容が含まれます。
5月から9月の臨床感染症の講義では、感染制御の実践、新興・再興感染症、最新の化学療法などについて学びます。
医学科第4学年
10月から11月、救急・総合医学系科目において、感染症・呼吸器内科診療の基礎となる症候学(呼吸困難、発熱、喀痰、血痰、喀血、胸水)、肺癌に付随する諸症状などについて学びます。
10月には、基本的診療技能実習としてOSCE(Objective Structured Clinical Examination;客観的臨床能力試験)に対応できる診療技術を学びます。少グループに分かれ、繰り返し実習を行います。
1月から2月には、研究室配属の学生を数名受け入れ、将来の研究者としての基礎的能力を身につけるため、短期間研究を行います。
医学科第5学年
臨床実習が主となります。学生には実際に感染症や呼吸器疾患の患者を受け持たせ、模擬カルテを毎日記載することで、疾患に関する知識を深めるとともに、診療に伴う責任感とやりがいを経験します。また、カンファレンスに参加し、診断や治療プランの策定にも参加します。そのほかスタッフによる多くのクルズス(レクチャー)があります。
臨床実習以外にも、呼吸器系、感染症系の臨床講義を行います。
医学科第6学年
医師国家試験に向けた補習講義や、医師国家試験作業部会への参加を通じ、国家試験対策も積極的に行っています。
医師国家試験終了後に、「卒業生のプロフェッショナリズム:医師の誓いとバイオセキュリティ」と題し、バイオテロ対策、感染対策と患者の人権、医の倫理などについて、医学科での最後の講義を行います。
(2)–2 卒後教育
初任実務研修(卒後1~2年目)
感染症科と呼吸器内科が共存している当科のユニークな特徴を最大限に生かし、指導医のもとで呼吸器疾患と感染症の入院患者を受け持ち、基礎から応用、手技まで幅広く学びます。毎日の症例カンファレンス、外科・病理との合同カンファレンスを通じ、診断や治療方針策定を学び、また胸部画像診断、気管支鏡検査など当科特有の技術の基本を習得します。
専門研修(卒後5~7年目)
指導医のもと、呼吸器内科、感染症内科のより専門的な知識と技能を学びます。外来診療、他科からのコンサルテーションへの対応、当直業務や気管支鏡検査、人工呼吸器の操作、院内感染制御活動、初任実務研修医の指導と多種多様な業務を行うことで、あらゆる医療現場で主体的に活躍ができる医官となることを目指します。また、専門研修医の指向性に応じ、部外病院研修として、防衛医科大学校病院以外の高度・専門医療施設での研修の機会も準備しています。内科学会認定内科医、総合内科専門医の取得と、感染症学会、呼吸器学会、アレルギー学会など個別の分野の専門医資格取得を支援するために、学会での症例報告や、論文作成も指導しています。
研究科
診療する中で生まれた臨床的疑問を解決する意思を尊重し、感染症学、呼吸器病学において基礎研究、臨床研究の指導を行っています。国内外の他施設との共同研究も進めており、高い見識を備えた医学研究者となることを目標としています。研究の内容は、以下の研究の要約を参照ください。
研究の要約
本講座では、感染症学と呼吸器内科学が融合した、『社会に貢献できる研究』を進めています。
(3)–1 光を用いたワクチン効果増強の研究
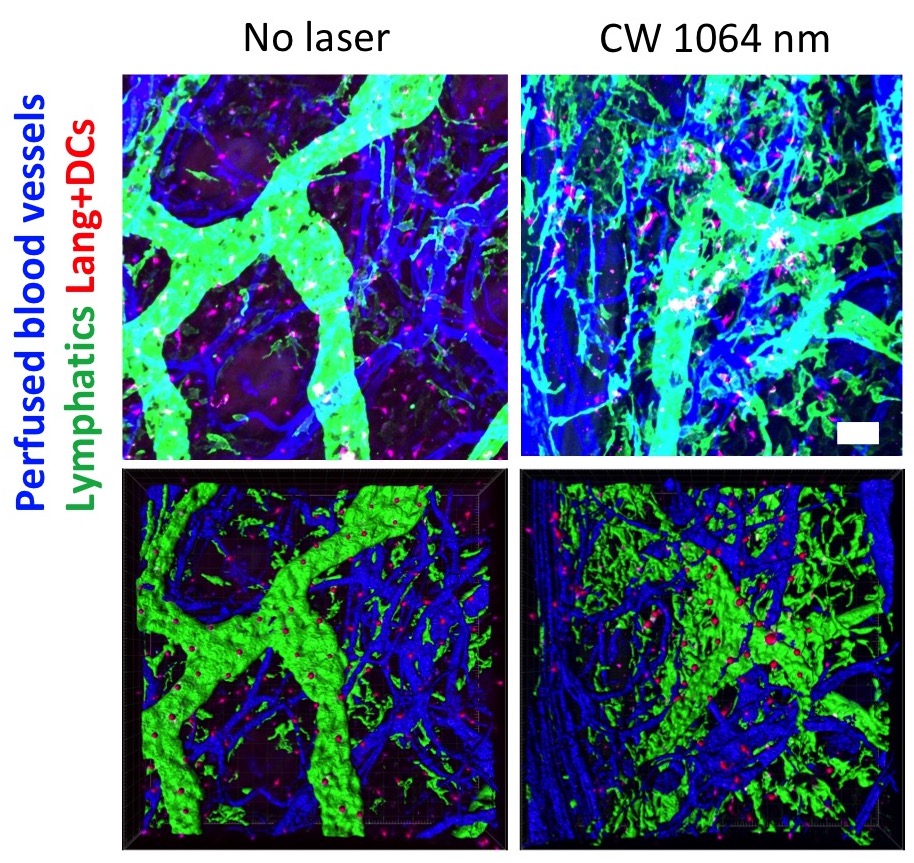
光を照射したマウス皮内の毛細リンパ管(緑)は拡張し、Langerin陽性細胞(赤)の皮膚所属リンパ節への遊走に寄与します。(Kimizuka et al. J Immunol 2018)
君塚は、現在、米国ボストンにあるハーバード医科大学マサチューセッツ総合病院、大阪大学微生物病研究所、北里大学医療衛生学部との学際的な国際共同研究で「光をワクチン効果の増強に使う」研究を展開しています。
現在、予防接種に使用されているワクチンの多くは、安全性の観点から病原体そのものではなく、病原体の身体の一部を抽出して製剤化されていることが多いため、ワクチンの効果が落ちてしまうことがあります。そこで、アジュバント(免疫賦活剤)と呼ばれる生物・化学物質を添加し、ワクチンの接種時の反応を高める工夫がされますが、既存のアジュバントには投与部位の疼痛・炎症などの局所反応に加え、疲労・筋肉痛といった全身反応がみられることがあり、副作用の問題が完全には解決できていません。
そこで君塚らは、より効果的で安全なアジュバントを目標として追求し、「ワクチン接種部位へ前もって低用量の赤外光線を照射することで、アジュバント効果が得られる」ことを明らかにしました。
君塚ら国際共同研究チームは、更にこの技術を最適化し臨床応用することを目標として、その分子機序の解明や小型レーザー機器の開発にも従事しています。
光は、既存の生物・化学物質のように身体に残存することもありません。レーザー脱毛や入れ墨除去などの他分野の医療行為に既に認可・使用され、臨床的な安全性は広く認知されており、この技術が社会実装すれば、副反応が懸念される既存のワクチン製剤の投与量を減らすことにより副反応を減らすことも期待されます。
(3)–2 肺非結核性抗酸菌症の臨床的検討
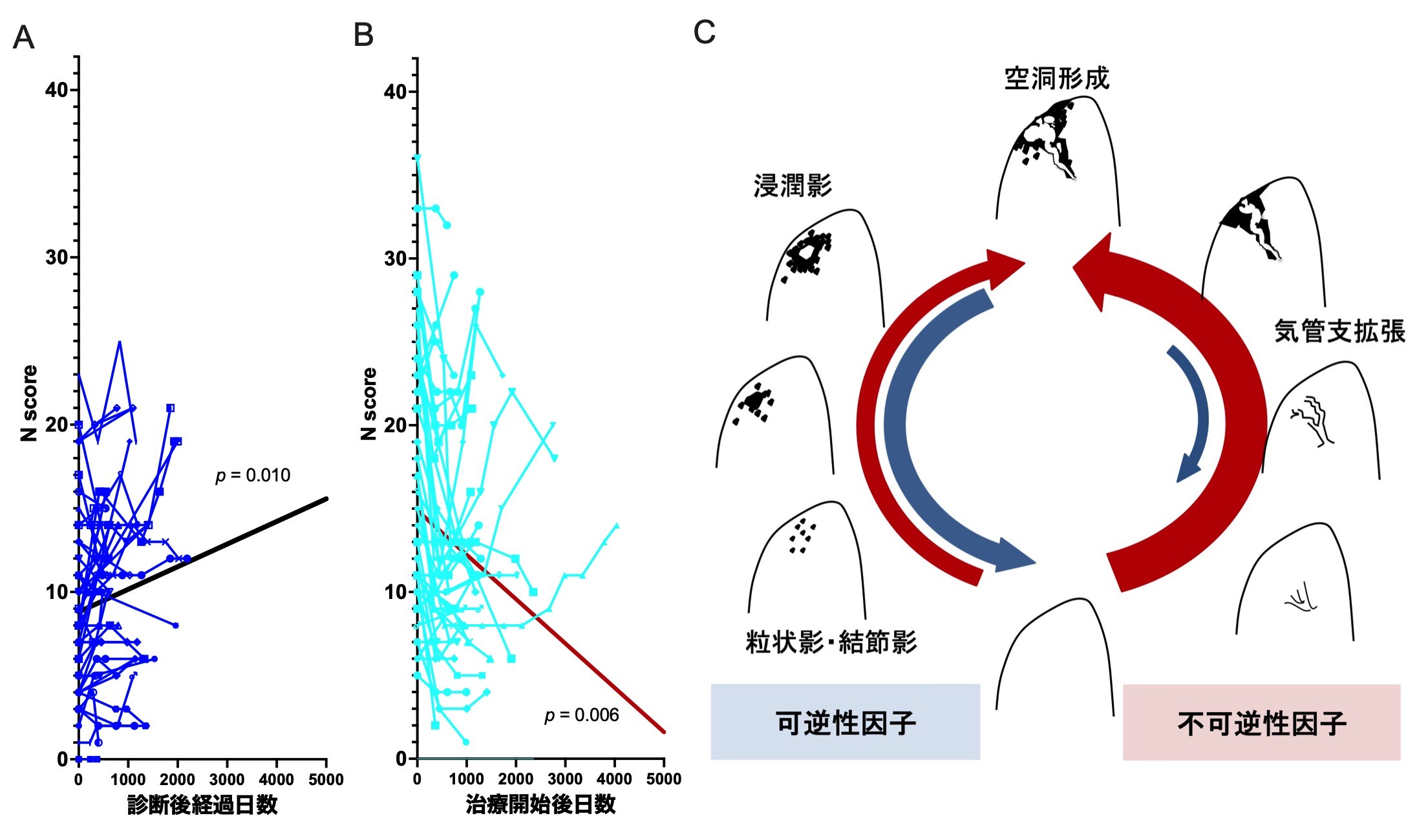
図: 肺非結核性抗酸菌症の画像上の病変の拡がりを数値化し特別な解析をすると、ある因子は無治療経過観察期間には悪化し(A)、治療を開始すると改善する(B)ことが分かりました。病変因子の特徴から2系統へ分類でき肺病変はこの2系統の混在によって成り立つという概念(C)を提唱しています。 (Watanabe et al. Heliyon 2023を筆者が一部改変)
君塚は, 現在, 慶應義塾大学医学部呼吸器内科教室、結核予防会複十字病院、国立感染症研究所、国立国際医療センターなど、呼吸器感染症の診療を活発に行う多施設との国内共同研究「非結核性抗酸菌症・気管支拡張症研究コンソーシアム(NTM–JRC)」で「肺非結核性抗酸菌症の臨床像を明らかにする」研究を展開しています。
非結核性抗酸菌症は難治性の慢性進行性呼吸器感染症として知られています。自然軽快と増悪を繰り返しますが、症例によって進行性の経過をたどるものと、非進行性の経過をたどるものがあることが解っています。その原因には、宿主側の要因と病原菌側の要因とが共に関与していることが推察されていますが、自然経過、治療法、バイオマーカーなどについては不明な点が多く残されています。そのため、患者情報、診療で分離された培養検体などを保存し、新たな知見が得られた際に振り返って検討することが必要で、研究室レベルでの検討が将来の患者の診療を行う上で有益となる可能性があります。
そこで本研究では、非結核性抗酸菌症にて当院通院歴のある患者の臨床情報、培養検体等に関して、日常診療の中で得られた情報、検体に関する研究を進め、本症の発症および、予後にかかわる因子等について明らかにすることを目的としています。
これまで、君塚らは、長期間の観察による画像所見の変化の特徴など、を明らかにしており、今後のより詳細な病態解明などが期待されます。
(3) –3 難治性肺疾患における気道上皮細胞由来蛋白の与える影響に関する研究
気管支喘息は気道の慢性炎症性疾患です。世界で推定3億人以上の人々に影響を与えていると示唆されており、その内約10%は重症喘息に罹患しているといわれております。近年、重症喘息に対して特定の免疫学的機序をターゲットにした生物学的製剤が出現し、一部の重症喘息患者では疾患コントロールが改善しました。しかし重症喘息は病態が複雑性であるため、既存の生物学的製剤に適さない場合や、良好に反応しない場合があることが知られています。
小川は、重症喘息患者から採取された気道上皮細胞の網羅的遺伝子解析から新しい治療標的蛋白を見出し、機能解明を行っております。この新規治療標的蛋白は今までに報告のない機序で喘息に影響を与えていることを既に明らかにしており、重症喘息に対する新しい治療法の開発が期待されます。
(3)–4 重症喘息の病態解明と微生物への免疫応答の関与に関する研究
重症喘息は、気管支喘息の5–10%程度の割合を占めており、吸入ステロイドやその他の併用薬を用いてもコントロールが不十分な状態となっています。頻繁に発作を起こすため、生活の質(QOL)が低下し、満足な日常生活を送ることができません。慶應義塾大学医学部呼吸器内科学教室宮田医師との共同研究では「重症喘息の病態を解明することで、より適切で効果の高い治療法を開発すること」を目標としています。
気管支喘息患者の気道には慢性的な炎症が起きています。血液中の細胞の一つである好酸球はアレルギー性疾患における炎症細胞として、気道の炎症を強くする役割を担っています。血液中や喀痰中の好酸球の数は、病気の状態を示すマーカーとしても利用されており、好酸球の制御は治療の成功のためには必要不可欠です。そこで宮田医師らは、理化学研究所生命医科学研究センターと共同で、重症喘息もしくは好酸球が関わる炎症性疾患の好酸球の性質を明らかにし、新しい治療の標的分子を同定する研究をしています。
さらに、宮田医師らはアレルギー性疾患の病態には、微生物に対する免疫応答が重要な役割を担っていることが明らかとなっていることに着目して、「微生物への免疫応答を調節することで気管支喘息の治療を効果的にすること」を目指した研究にも取り組んでいます。







