下部消化管外科
診療スタッフ
-
 外科学講座 教授上野 秀樹
外科学講座 教授上野 秀樹- 職位教授、外科1部門長、下部消化管外科科長
- 専門分野消化器外科
- 研究領域大腸癌の外科病理と個別化治療
-
資格等
- 博士(医学)
- 日本外科学会 認定医、専門医、指導医、代議員
- 日本消化器外科学会 専門医、指導医、評議員、理事
- 日本癌治療学会 代議員
- 日本大腸肛門病学会 専門医、指導医、評議員
- 日本臨床外科学会 評議員
- 日本内視鏡外科学会 評議員
- 大腸癌研究会 世話人・幹事
- JCOG大腸がんグループ 運営委員・主任研究者
- 日本内視鏡外科学会 技術認定医(消化器一般外科)
- 消化器がん外科治療認定医
- 身体障害者福祉法 第15条指定医(ぼうこう又は直腸機能障害)
-
学術活動
大腸癌取扱い規約 規約改訂委員長
大腸癌治療ガイドライン委員
小腸癌取扱い規約 作成委員
日本消化器外科学会 データベース委員会委員長
-
 外科学講座 准教授梶原 由規
外科学講座 准教授梶原 由規- 専門分野消化器外科
- 研究領域大腸癌における臨床病理
-
資格等
- 博士(医学)
- 日本外科学会 認定医、専門医、指導医
- 日本消化器外科 専門医、指導医
- 日本大腸肛門病学会 専門医、指導医、評議員
- 消化器がん外科治療認定医
- 日本がん治療認定医機構 がん治療認定医
- 日本内視鏡外科学会 技術認定医(消化器一般外科)
- 難病指定医
- 身体障害者福祉法 第15条指定医(ぼうこう又は直腸機能障害)
-
 外科学講座 講師岡本 耕一
外科学講座 講師岡本 耕一-
専門分野
消化器外科
外科代謝栄養 -
研究領域
大腸癌の予後予測因子
消化器手術と腸管免疫との関連 -
資格等
- 博士(医学)
- 日本外科学会 認定医、専門医、指導医
- 日本消化器外科学会 専門医
- 日本大腸肛門病学会 専門医、指導医、評議員
- 消化器がん外科治療認定医
- 日本がん治療認定医機構 がん治療認定医
- 日本内視鏡外科学会 技術認定医(消化器一般外科)
- 日本臨床栄養代謝学会 認定医、評議員、支部世話人
- 日本外科感染症学会 評議員
- 日本外科感染症学会 ICD 評議員
- 日本成人病学会 評議員
- ICD制度協議会 Infection Control Doctor (ICD)
- 埼玉ストーマ・排泄リハビリテーション研究会委員
- 難病指定医
- 身体障害者福祉法 第15条指定医(ぼうこう又は直腸機能障害)
- 臨床研修指導医
-
専門分野
消化器外科
-
 外科学講座 助教山寺 勝人
外科学講座 助教山寺 勝人- 専門分野 消化器外科
- 研究領域 大腸癌における臨床病理
-
資格等
- 博士(医学)
- 日本外科学会 専門医・指導医
- 日本消化器外科学会 専門医・指導医
- 日本大腸肛門病学会 専門医・指導医
- 日本がん治療認定医機構 がん治療認定医
- 消化器がん外科治療認定医
- 日本内視鏡外科学会 技術認定医(大腸)
- 日本消火器内視鏡学会 専門医
- 身体障害者福祉法 第15条指定医(ぼうこう又は直腸機能障害)
- 緩和ケア研修会 修了
- 臨床研修指導医講習 修了
-
 外科学講座 医員曽田 悠葵
外科学講座 医員曽田 悠葵-
資格等
- 日本外科学会 専門医
- がん治療認定医
- 日本消化器病学会 専門医
- 日本消化器外科学会 専門医
- 消化器がん外科治療認定医
-
資格等
-
 外科学講座 医員田代 恵太
外科学講座 医員田代 恵太-
資格等
- 日本外科学会 専門医
- 日本消化器外科学会 専門医
- 消化器がん外科治療認定医
- Advanced Trauma Operative Management(ATOM)コース終了
-
資格等
-
 外科学講座 医員川内 隆幸
外科学講座 医員川内 隆幸-
資格等
- 日本外科学会 専門医
- 検診マンモグラフィ読影認定医
-
資格等
-
 外科学講座 医員菊家 健太
外科学講座 医員菊家 健太-
資格等
- 日本外科学会 専門医
- 日本消化器外科学会 専門医
- 消化器がん外科治療認定医
- 日本救急医学会 ICLSインストラクター
- 日本救急医学会 JPTECインストラクター
- Certificate of da Vinci (First Assistant)(Si, Xi)
-
資格等
-
 外科学講座 医員相原 一紀
外科学講座 医員相原 一紀-
資格等
- 日本外科学会 専門医
-
資格等
-
 外科学講座 医員田代 真優
外科学講座 医員田代 真優-
資格等
- 日本外科学会 専門医
- 日本消化器外科学会 専門医
- 消化器がん外科治療認定医
-
資格等
-
 外科学講座 医員廣瀬 裕一
外科学講座 医員廣瀬 裕一-
資格等
- 日本外科学会 専門医
- 日本消化器外科学会 専門医
- 消化器がん外科治療認定医
- 日本消化器内視鏡学会 専門医
- 緩和ケア研修会 修了
-
資格等
-
 外科学講座 医員大塚 泰弘
外科学講座 医員大塚 泰弘-
資格等
- 日本外科学会 専門医
- 日本消化器外科学会 専門医
- 消化器がん外科治療認定医
-
資格等
診療日
診療内容
大腸癌をはじめとする悪性疾患および、炎症性腸疾患(潰瘍性大腸炎、クローン病、憩室炎など)や大腸腺腫などの良性疾患の外科治療を行っています。特に大腸癌の手術件数は全国屈指であり、大学付属病院としてはトップクラスの手術件数です。エビデンス(科学的・臨床的根拠)に基づいた質の高い手術がおこなわれるように徹底し、国内および世界的にみても良好な治療成績を得ています。
また、厚生労働省の研究班や大腸癌研究会のプロジェクト研究などにも多く参加し、国内、海外施設との共同研究により有用な研究成果を挙げています。これらは大腸疾患の治療成績向上に資すことが期待され、数多くの英文、邦文論文として発信しております。
患者さんの闘病を支援するための執筆・講演活動
- 監修『大腸がん 病後のケアと食事』
- 「日経メディカル」インタビュー【2020.3.5早期癌の治療】
- 「日経メディカル」インタビュー【2023.1.30結腸癌の手術】
- 「朝日新聞」手術数でわかる いい病院2023インタビュー【AERAdot.「大腸がん」】
特色
大学病院ならではの安全で高度な外科治療を供しています
- 経験豊富な外科専門医がチーム医療を行っており、質の高い手術を提供できます。
- 多くの麻酔専門医が勤務しており、安全な手術管理を提供できます。
- 他診療科との協力体制、ICUが整備されており、ご高齢・基礎疾患をお持ちの患者さんにも優れた周術期管理を提供できます。
- 複数の病理専門医が常勤しており、「迅速病理診断」により適切な手術内容の決定を術中に行うことが可能です。
- 特定機能病院として医療安全分野に専従の医師を配属しており、安全な医療を提供できます。
大腸癌治療の経験が豊富です
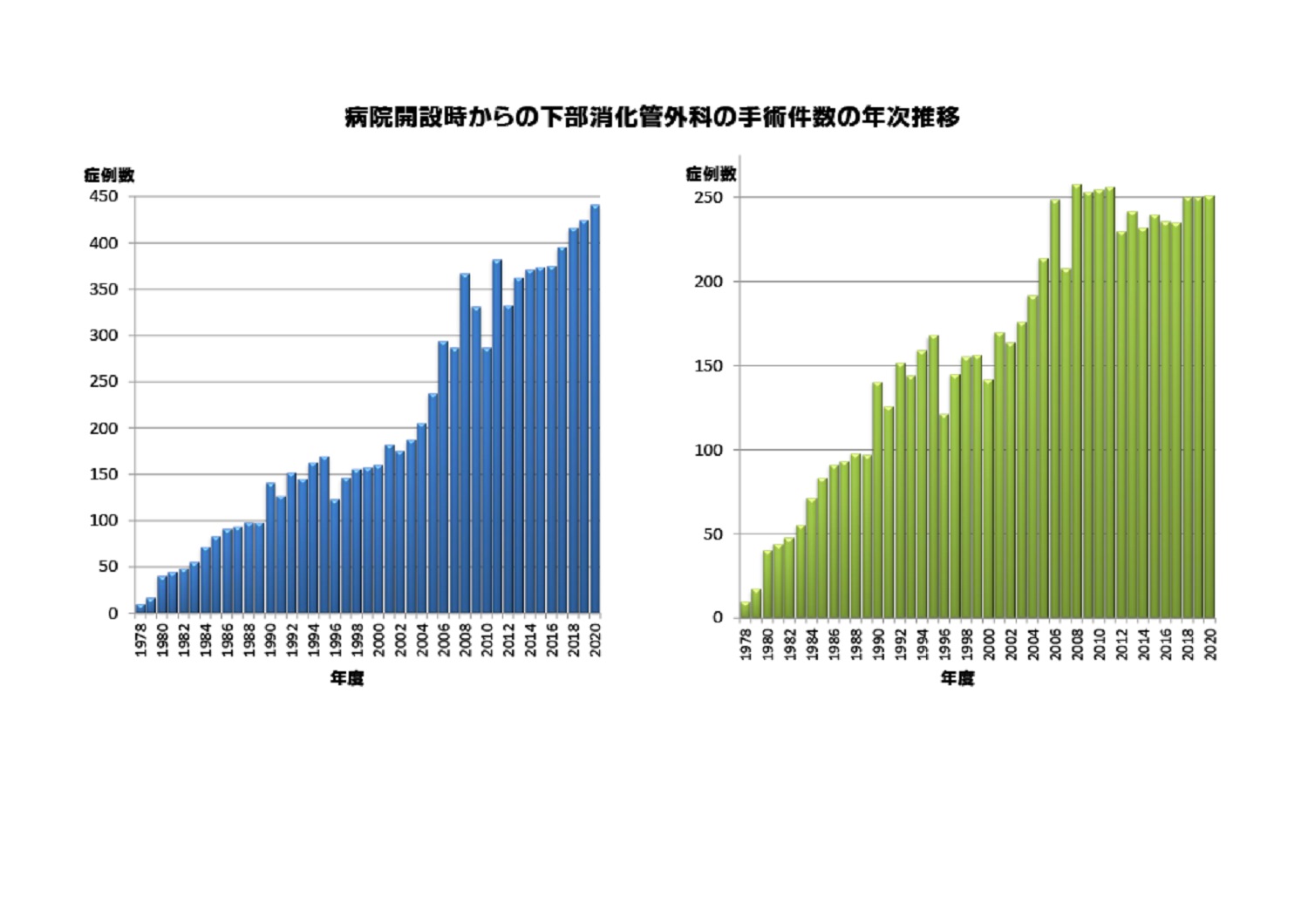
当診療科における大腸疾患の手術件数は年間350件以上で、過去の手術経験数は6,000例を越えています。中でも大腸癌の初回手術件数は年間230~250件で、これまでに約5,500例の症例を積み重ねています。これら多くの症例の治療経験や手術検体の病理学的解析結果に基づき、それぞれの症例の病態や癌悪性度・進行度に見合った手術方法を選択するよう努力しています。
患者さんへの説明は、臨床病期、手術内容、予後、合併症、後遺症などが詳細に記載された冊子に基づいておこなっており、患者さんの希望を十分に取り入れた診療を心がけています。
低侵襲手術(腹腔鏡手術や経肛門的手術)を積極的におこなっています
潰瘍性大腸炎をはじめとする良性疾患に対しては、創が小さく、侵襲が少ない腹腔鏡手術を行っています。大腸癌における腹腔鏡手術に関しても、根治性が損われないと判断される場合には積極的に行っておりますが、最近の全国規模の臨床試験の結果では、高度に進行している症例に腹腔鏡を行うことにより予後が悪化する傾向も示されており、適応を慎重に判断しています。
現在の当科における大腸癌に対する腹腔鏡手術の施行率は7割前後です。また直腸に存在する良性腫瘍や早期大腸癌に対してはまず侵襲の少ない経肛門的な腫瘍摘出術を行い、その病理組織検査の結果により、追加手術の必要性を判断しています。
進行した直腸癌の治療成績向上のために、化学放射線療法を取り入れています
直腸癌手術後の頻度の高い再発形式のひとつとして、直腸癌周囲に癌細胞が遺残することに起因する「局所再発」が挙げられます。近年、手術前に化学放射線療法を行う事で局所再発が抑制されることが証明され、当院でも10年以上前より導入し、すでに120例の患者さんに対し治療を実施してまいりました。
その結果、進行した状態の直腸癌患者さんにおいても、3年以内の局所再発率は3%と極めて良好な結果が得られました。進行した直腸癌の患者さんに対しては、このような治療方法を選択肢の一つに含め、各種治療方法の長所短所の説明を行い、治療方法を選択して頂いております。
また、直腸癌の治療に当たっては、近傍に走行する神経への影響から、術後排尿・性機能障害がおこり得ます。可能な限り神経温存に努め、合併症を回避する手術を選択しております。
永久的人工肛門を回避する試みをおこなっています
近年、新しい術式(内肛門括約筋を合併切除する超低位前方切除術)が開発され、これまでは永久的人工肛門を余儀なくされた肛門に近い直腸癌(低位直腸癌)の患者さんの一部は、永久的人工肛門を回避することが可能となっています。当科はこの術式の臨床的意義(利点と欠点)を検証する厚生労働省班研究の委員施設であり、本術式を積極的に取り入れて永久的人工肛門の頻度を低くするように尽力しています。
早期大腸癌に対する手術の必要性を客観的に評価し、患者さんのご希望に沿って手術適応を決定しています
早期大腸癌は内視鏡切除で治療が完了する場合と、内視鏡治療後に追加手術が必要な場合があります。これは癌固有の「転移能」の高低の評価により決定されますが、当科では長年の研究結果を基に、この選別に有用な指標を国内外に提唱しています。
本邦では2009年にこの内容が「大腸癌治療ガイドライン」にも取り入れられており、以降、国内で汎用されております。
現在、当科では早期大腸癌の患者さんの治療に関しまして、消化器内科や検査部病理と協力し、安全な内視鏡治療と「転移能」の評価を患者さんに提供させて頂き、これに基づいて適切な外科治療を行っております。
大腸癌の遠隔転移や再発の治療も積極的におこなっています
大腸癌の遠隔転移をおこしやすい臓器は肝臓と肺臓です。肝臓外科および呼吸器外科の医師と連携をとり、切除をすることで治癒が期待できる場合には積極的に手術をお勧めしています。また手術が適当でないと判断された場合には、近隣病院との連携のもと、最新の抗癌剤治療をおこなっています。抗癌剤治療は外来治療を基本とし、患者さんの負担を減らすよう努力しています。
近年では、当初手術が不能と考えられた場合でも、治療が奏功して手術ができる症例も多く経験しております。また、放射線医学総合研究所(重粒子線医科学)センターと連携をとり、重粒子線治療が適切と考えられる患者さんには紹介をさせて頂いております。
緩和医療に関する地域医療連携のシステムを構築しています
大腸癌が再発した場合には、QOL(生活の質)を重視した上で、積極的な治療を行うだけでなく、在宅を中心とした緩和医療に円滑に移行できるような地域医療連携のシステムをつくっています。
炎症性腸疾患の手術にも根治性と術後のQOL(生活の質)のバランスを重視しています
消化器内科との連携を密にとり、内科的治療で治療効果が得られない炎症性腸疾患(潰瘍性大腸炎・クローン病といった難病や、重症な憩室炎など)に対しては手術を行っています。根治性のみならず術後の機能障害にも充分配慮した術式の選択を心がけています。
病床数・治療件数
| 病床数 | 32床 |
|---|---|
| 年間手術件数 | 総手術件数 約370症例 |
| 大腸癌初回手術 | 約240症例 |
診療実績